واریکوسل

بی اختیاری ادراری
ژوئن 25, 2016
درباره دکتر ناصر شخص سلیم
جولای 2, 2016واریکوسل چیست؟
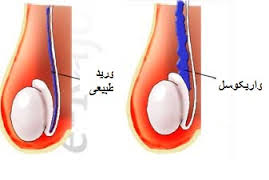
به اتساع یا گشاد شدن وریدها (سیاهرگهای) بند بیضه واریکوسل می گویند. بند بیضه از قسمت فوقانی این ارگان به سمت کانال مغبنی امتداد دارد که از طریق این کانال وارد شکم می شود. این بند در قسمت فوقانی بیضه بصورت طنابی لمس می شود و حاوی موارد زیر می باشد:
- لوله منی بر (وازدفران): که اسپرم یا همان نطفه مردانه را از بیضه به کیسه های منی و مجرا منتقل می کنند.
- شریان بیضه که خونرسانی را به عهده دارد.
- وریدها (سیاهرگها): که خون سیاهرگی را از بیضه خارج می کند.
- عروق لنفاوی
- اعصاب
این بیماری شبیه واریس اندام تحتانی می باشد.
واریکوسل شایعترین علت قابل اصلاح ناباروری اولیه و ثانویه در مردان است. در 15% مردان جوان دیده می شود. در 35% مردانی که به علت ناباروری اولیه مراجعه می کنند و در 81-75% مردان با ناباروری ثانویه دیده می شود. شروع آن معمولاً در زمان نوجوانی است و بصورت نادر در پسران قبل از بلوغ رخ می دهد. عمدتاً در طرف چپ می باشد هرچند می تواند دو طرفه هم باشد. اگر فقط در طرف راست باشد و یا بصورت جدید در افراد مسن رخ دهد بایستی از نظر تومورهای شکمی بررسی شوند.
علت واریکوسل چیست؟
علل مختلفی برای بیماری واریکوسل مطرح شده است. در داخل وریدها دریچه هائی وجود دارد که از برگشت خون جلوگیری می کند. نارسائی این دریچه ها یا عدم وجود آنها می تواند باعث گشاد شدن وریدها شود، از طرفی ورید بیضه چپ به داخل ورید کلیه خون خودش را تخلیه می کند و طرف راست وارد ورید اجوف تحتانی می شود. لذا طول ورید بیضه چپ طولانی تر است و فشار داخل آن بیشتر است که باعث شیوع بیشتر این بیماری در طرف چپ است.
چه کسانی بیشتر مبتلا به واریکوسل می شوند؟
علت ارثی یا ژنتیکی برای آن شناخته نشده است و عموماً در 15% پسران در سن بلوغ دیده می شود و پیشرونده می باشد.
علائم و نشانه ها واریکوسل
واریکوسل معمولاً علامتی ندارد و بطور اتفاقی در معاینه کشف می شود. بیمار ممکن است با شکایت بزرگی، عدم تقارن بیضه ها یا درد بیضه ها مراجعه نماید و یا پس از ازدواج به علت ناباروری مراجعه نماید و در بررسی متوجه این بیماری شویم.
عوارض واریکوسل چیست؟
- درد بیضه (درد ممکن است خفیف یا شدید باشد. با نشستن، ایستادن و فعالیت فیزیکی افزایش یابد. معمولاً با خوابیدن به پشت کاهش می یابد.
- کوچک شدن بیضه یا عدم رشد آنها
- اختلال در آزمایش منی (باعث کاهش تعداد، حرکت و شکلهای طبیعی اسپرم می شود) و باعث کاهش قدرت باروری مرد می شود.
بیشتر مطالعات نشان دادند جراحی واریکوسل باعث افزایش غلظت اسپرم (تعداد اسپرم در واحد حجم) یا بدون بهبود حرکت و اشکال طبیعی اسپرم شود.
واریکوسل همیشه باعث این علائم نمی شود و بسیاری از بیماران ناباروری ندارند. از عللی که باعث اختلال آزمایش منی می شود این است که بیضه در حالت طبیعی توسط کیسه بیضه (اسکروتوم) از بدن فاصله دارد. دمای بیضه 1-5/0 درجه سانتی گراد از دمای بدن پایین تر است که این دما مناسب برای اسپرم سازی است. وقتی رگهای سیاهرگی اتساع می یابند و گشاد می شوند باعث افزایش دما و اختلال اسپرم سازی می شود. از طرفی تجمع مواد سمی نیز از علل مطرح شده دیگر می باشد. آیا واریکوسل بر روی میزان تستوسترون (هورمون مردانه) تأثیر دارد؟
در یک مطالعه چند مرکزی که توسط سازمان بهداشت جهانی انجام شد مردان بالای 30 سال که واریکوسل داشتند نسبت به افراد جوانتر با این بیماری میانگین سطح تستوسترون پایین تری داشتند که این در بیماران بدون واریکوسل دیده نشد. این مطالعه نشان می دهد که واریکوسل بر روی هورمون سازی بیضه هم تأثیر دارد. در مطالعات دیگر هم نشان داده شد که واریکوسل روی سلولهای لیدیگ که نقش هورمون سازی (تستوسترون) در بیضه دارند تأثیر منفی می گذارد.
چگونه واریکوسل تشخیص داده می شود؟
ممکن است توسط معاینه خودش متوجه بیماری شود، که بصورت توده یا توده کرمی شکل لمس می شود. تشخیص براساس معاینه فیزیکی پزشک می باشد. بیمار بصورت ایستاده معاینه می شود. در حالیکه پزشک بندهای بیضه را لمس می کند از بیمار درخواست می شود زور بزند که باعث تغییر اتساع وریدها می شود. گاهی بصورت طبیعی بیضه ها بالاتر می باشند و یا فرم بند بیضه به علت کوتاهی یا چاقی فرد به خوبی قابل لمس نیست که پزشک ممکن است درخواست سونوگرافی بیضه را برای تشخیص بدهد.
در بیضه هائی که امکان معاینه باشد فقط واریکوسلهائی که مشاهده یا لمس می شوند اهمیت بالینی دارند.
بیماری واریکوسل از نظر شدت براساس معاینه به 3 درجه تقسیم می شود.
درجه 1: اتساع وریدی فقط حین زور زدن در لمس توسط پزشک تشخیص داده می شود.
درجه 2: بدون زور زدن اتساع وریدی لمس می شود.
درجه 3: اتساع وریدی از روی پوست کیسه بیضه قابل مشاهده است که این شدیدترین نوع بیماری است.
در مواردی که پزشک در معاینه واریکوسل لمس نمی کند و در سونوگرافی تشخیص داده می شود به نوع ساب کلینیکال معروف است که اهمیت بالینی ندارد.
از سونوگرافی می توان برای کمک به تشخیص واریکوسل استفاده کرد. خصوصاً در افراد چاق که معاینه مشکل است. سونوگرافی اندازه بیضه ها را مشخص می کند و قطر وریدها قابل اندازه گیری است. وقتی در هنگام زور زدن قطر ورید بیشتر از 3 میلی متر باشد واریکوسل اهمیت دار است.
سونوگرافی داپلر رنگی می تواند برای تشخیص عود واریکوسل پس از عمل جراحی کمک کند در این موارد برگشت جریان خون وریدی به سمت بیضه را داریم.
تأکید می شود که اساس تشخیص واریکوسل براساس معاینه بالینی پزشک مجرب می باشد.
آیا واریکوسل قابل پیشگیری است؟
تاکنون هیچ روشی که بتوان در جمعیت عمومی از واریکوسلپیشگیری کرد شناخته نشده است.
در چه کسانی واریکوسل بایستی درمان شود؟
بستگی به عوامل گوناگونی دارد. اگر بیمار مجرد باشد و در آزمایش منی اختلال داشته باشد یا حجم بیضه کاهش یافته باشد بایستی درمان انجام گیرد. در افراد متأهل که ناباروری دارند و فرد آزمایش منی مختل داشته باشد درمان بایستی انجام گیرد.
واریکوسل ساب کلینیکال (در معاینه منفی ولی در سونوگرافی واریکوسل باشد) نیاز به درمان ندارد. در نوجوانان تصمیم به درمان واریکوسل ظرافت خاصی دارد زیرا در این افراد انجام آزمایش منی به جهت مسائل اجتماعی و روانی مشکل است. از طرف در این گروه سنی با افزایش سن در حالت عادی فاکتورهای مربوط به اسپرم افزایش می یابد. لذا آزمایش منی مختل ممکن است ناشی از بیماری واریکوسل نباشد. در این افراد سایز بیضه مهم است. اگر کوچکی دو طرفه و یا اینکه در طرف واریکوسل حجم بیضه 20% کمتر از طرف مقابل باشد معیار مهم انجام درمان می باشد.
روشهای درمانی واریکوسل
واریکوسل بیماری خوش خیم است ولی درمان داروئی ندارد. روشهای درمانی شامل جراحی یا روش فرستادن لخته (آمبولیزیشن) از طریق سوراخ پوستی و وارد شدن به سیستم وریدی می باشد.
اساس روشهای جراحی، بستن وریدهای گشاد شده بیضه می باشد. انواع روشهای جراحی شامل:
روش میکروسکوپیک اینگوینال یا ساب اینگوینال: این روش کمترین عوارض عمل را نسبت به سایر روشها دارد و از این نظر بهترین است. زیرا با میکروسکوپ شریان بیضه و عروق لنفاوی مورد توجه قرار می گیرد و از آسیب آنها جلوگیری می شود. شکاف عمل اینگوینال در حد کمی بالاتر از کشاله ران می باشد. و در نوع ساب اینگوینال پایین تر از کشاله ران است.
روش اینگوینال و ساب اینگوینال: این روش ها بدون میکروسکوپ انجام می گیرد و عوارض چندین برابر می باشد. محل شکاف مانند روش قبلی است.
روش جراحی رتروپریتوان یا high inguinal: در این روش شکاف جراحی در محل بالاتر از دو روش فوق داده می شود.
روش لاپاراسکوپیک: در این روش سه سوراخ در ناحیه شکم ایجاد می شود و وارد فضا شکم شده و عمل بستن وریدهای بیضه از این طریق انجام می شود. احتمال آسیب روده یا مثانه و یا عروق بزرگ وجود دارد. این روش برای موارد دو طرفه می تواند انجام گیرد.
عوارض عمل جراحی
عوارض مهم جراحی شامل:
- هیدروسل: که تجمع مایع در اطراف بیضه می باشد که گاهی برای رفع آن بایستی جراحی انجام داد.
- آتروفی بیضه یا کاهش حجم بیضه که به علت آسیب به شریان بیضه رخ می دهد.
- عود واریکوسل
در بین روشهای جراحی نوع میکروسکوپیک کمترین میزان عوارض را دارد. (2-1%)
در روشهای غیر میکروسکوپیک میزان عوارض عود و هیدروسل نسبتاً بالاست. مثلاً در مورد هیدروسل 35-3% و در مورد عود تا 45% موارد دیده شده است.
نتایج عمل جراحی واریکوسل:
باتوجه به اینکه اسپرم ساخته شده در بیضه 65 روز طول می کشد تا مراحل را طی کند و وارد مایع منی شود معمولاً آزمایش منی کنترل سه ماه پس از جراحی واریکوسل انجام می گیرد.
پس از جراحی در 80-60% مردان بهبود در آزمایش آنالیز منی دیده می شود و میزان حاملگی 60-20% می باشد.